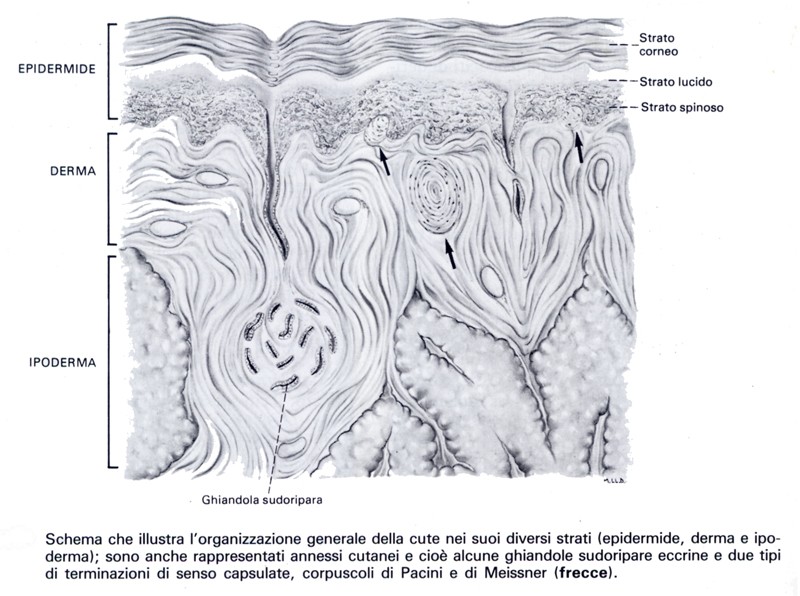
Epidermide
L’epidermide rappresenta la parte più superficiale della cute e si continua in basso, separata da una membrana basale, con il derma.
L’epidermide è un epitelio pavimentoso stratificato il cui spessore varia da 50 μm a 1,5 mm. Gli strati che la costituiscono, dall’interno all’esterno, sono:
costituiscono, dall’interno all’esterno, sono:
- Strato basale.
- Strato spinoso.
- Strato granuloso.
- Strato lucido.
- Strato corneo.
La suddivisione dell’epidermide in strati non corrisponde, generalmente, a territori anatomici nettamente distinti; gli strati, infatti, tendono gradualmente a passare l’uno nell’altro.
La stratificazione dell’epidermide, invece, riflette i vari stadi maturativi che i cheratinociti attraversano, passando dallo strato basale a quello corneo nel corso della loro graduale conversione in lamelle cheratinizzate (citomorfosi cornea).
Frammiste ai cheratinociti si osservano, nell’epidermide, altre linee cellulari, la più importante delle quali è costituita dai melanociti, elementi responsabili della sintesi del principale pigmento cutaneo, la melanina.
Infine, le cellule di Langerhans e le cellule di Merkel sono elementi specializzati per funzioni immunologiche e, rispettivamente, sensoriali.
Lo strato basale, posto immediatamente a contatto della membrana basale, è la sede di produzione di cheratinociti che si portano verso la superficie.
Le cellule basali sono elementi cubici o prismatici che hanno l’asse maggiore perpendicolare alla giunzione dermoepidermica. Il loro nucleo è allungato e il citoplasma presenta un elevato grado di basofilia. Nel citoplasma, accanto ai comuni organuli, si trova una variabile quantità di melanina sotto forma di fini granulazioni, per lo più addensate al livello del polo nucleare superficiale. Già in queste cellule si osserva, all’esame strutturale, la presenza di sottili filamenti orientati secondo l’asse maggiore che risultano meglio evidenti negli strati superiori (tonofilamenti o tonofibrille). Le cellule basali sono unite tra loro da interdigitazioni citoplasmatiche e da giunzioni desmosomiali poco sviluppate. La giunzione con la lamina basale si attua per mezzo di emidesmosomi e viene rinforazata da filamenti spirali che fanno corpo con la membrana basale, insieme a fibrille collagene che ivi giungono dal derma.
Lo strato spinoso è di solito composto da cinque o più file cellulari che si collocano al di sopra dello strato basale; esso varia però moltissimo, da zona a zona, risultando per esempio di spessore massimo a livello delle creste epidermiche interpapillari mentre appare più sottile all’apice delle papille dermiche.
Le sue cellule derivano da quelle dello strato basale che, spostandosi verso l’alto, si modificano nelle loro caratteristiche pur mantenendo ancora una certa capacità mitotica. Le cellule colonnari nello strato basale tendono ad aumentare di volume e ad appiattirsi sempre più, mentre la cromatina nucleare si va addensando. Il citoplasma presenta invece una basofilia ridotta e appare attraversato, in tutte le direzioni, da strutture microfibrillari (tonofibrille).
In seguito a fissazione e alla retrazione che questa comporta, i cheratinociti dello strato spinoso manifestano prolungamenti citoplamatici che, ponendosi a contatto mediante giunzioni desmosomiali con analoghi prolungamenti delle cellule vicine, formano ponti intercellulari definiti spine. Nelle spine si vedono fascetti di tonofibrille che, rispetto al corpo cellulare, assumono disposizione a raggiera; essi raggiungono i dispositivi desmosomiali all’apice delle spine e vi si fissano, senza peraltro passare da una cellula all’altra.
Lo strato granuloso, particolarmente rappresentato nella cute delle regioni palmari e plantari, è formato da 1 a 4 file cellulari; esso rappresenta la zona di transizione interposta fra i sottostanti livelli epidermici, ancora attivi e il materiale cheratinico posto superficialmente.
La distinzione fra lo strato granuloso e quelli sottostanti è di solito netta poiché le cellule del primo si appiattiscono notevolmente, aderendo perfettamente fra loro. I nuclei, in fase di regressione, appaiono alterati o assenti, mentre nel citoplasma risultano chiaramente visibili granulazioni basofile (granuli cheratoialini). Nello strato granuloso si è dimostrata anche la presenza di granuli minerali; i granuli basofili sembrano essere le strutture più fortemente mineralizzate, con netta predominanza di calcio, da cui dipende la basofilia dei granuli, e presenza di magnesio.
I granuli cheratoialini sono organuli cellulari modificati a livello dei quali si completano le fasi finali della sintesi delle
cheratine con la formazione di legami disolfuro.
Tra i granuli basofili, si sono dimostrati fasci di fibrille e altri organuli costituiti da una matrice fosfolipidica e delimitati da membrane; tali organuli, formatisi a livello del complesso di Golgi, vengono denominati granuli rivestiti da membrana (MCG = membrane coating granules). Spostandosi progressivamente verso lo strato corneo, i MCG versano negli spazi intercellulari il loro contenuto che ha probabilmente funzioni cementanti e impermeabilizzanti.
Lo strato lucido non è di solito cospicuo; risulta più spesso nelle regioni più ricche di cheratina quali quelle palmari e plantari. È costituito da 1-3 piani di cellule che, nei preparati a fresco, appaiono traslucide. Nel citoplasma, accanto a residui nucleari, abbonda una sostanza intensamente eosinofila detta eleidina per il suo aspetto oleoso. Essa contiene una ricca quota di zolfo e di lipidi. L’accumulo di eleidina ha luogo prevalentemente al centro delle cellule mentre alla periferia si vedono segni di un’accentuata trasformazione cornea.
Lo strato corneo è il più superficiale dell’epidermide e costituisce quindi la prima linea di difesa contro le aggressioni dell’ambiente esterno. Lo spessore dello strato corneo varia da zona a zona in rapporto sia alle funzioni del distretto cutaneo di appartenenza sia a eventuali sollecitazioni meccaniche. Così, per esempio, il palmo delle mani e la pianta dei piedi hanno uno strato corneo duro e molto spesso (fino a 80 µm), mentre in corrispondenza del viso o delle pieghe di flessione lo strato corneo è relativamente sottile e delicato (da 6 a 30 μm).
Lo strato corneo è formato da residui cellulari appiattiti in forma di piccole scaglie, denominati lamelle cornee, disposte parallelamente alla superficie cutanea e caratterizzate da contorni irregolari, membrana ispessita, desmosomi alterati e assenza del nucleo. Esse contengono, immersi in una matrice densa e amorfa, lunghi filamenti a sistemazione compatta. L’alterazione dei desmosomi comporta una minore adesione reciproca delle lamelle. Ciò non si verifica, però, in tutto lo strato, rivelandosi meno evidente nella sua profondità (strato corneo compatto) rispetto alla superficie (strato corneo disgiunto) dove si rinvengono numerose lacune riempite da materiale lipidico. A questo livello si assiste alla desquamazione delle lamelle.
Nello strato corneo, le lamelle conservano i materiali lipidici eleidinici che contribuiscono a conferire un carattere di untuosità alla superficie cutanea cooperando, con il secreto sebaceo e con la componente acquosa del sudore, alla costituzione, sull’epidermide, di una sottile emulsione protettiva (film idrolipidico cutaneo).
Grazie al suo contenuto lipidico, lo strato corneo collabora con lo strato lucido nel prevenire l’entrata di acqua e di sostanze idrosolubili all’interno dell’epidermide.
L’epidermide è la prima barriera contro i danni meccanici esogeni, l’essicazione cutanea e l’invasione batterica dell’organismo; particolarmente importante, in questo senso, risulta lo strato corneo che è impermeabile all’acqua.
L’epidermide, inoltre, provvede alla produzione degli annessi cutanei e presenta anche un’elevata capacità di rigenerazione dei propri elementi cellulari sia dopo un loro episodico danneggiamento, sia in rapporto alla loro continua desquamazione fisiologica.
Un’interessante proprietà biologica generale dell’epidermide è la sua capacità di adattamento alle più svariate situazioni che si esprime con notevoli modulazioni dei propri caratteri morfologici.
Bastano, per esempio, pochi giorni di immobilizzazione di un arto o variazioni metaboliche generali anche limitate, per modificare più o meno diffusamente i caratteri dell’epidermide (atrofia, secchezza, accentuata desquamazione).
Molto caratteristica è, poi, la sua intensa reazione pigmentaria in seguito ad esposizione dei raggi ultravioletti. Nella cute, infatti, l’epidermide, ha un compito protettivo essenziale assorbendo l’energia radiante grazie alla produzione di uno specifico pigmento (melanina). Essa viene trasferita dalle cellule di produzione (i melanociti) a quelle circostanti. I prolungamenti dei melanociti terminano, infatti, con espansioni appiattite in stretta vicinanza dei contigui cheratinociti. I granuli di melanina, formatisi nella regione perinucleare dei melanociti, si spostano lungo i prolungamenti cellulari e vengono emessi al loro apice; successivamente sono i cheratinociti a inglobarli nel loro citoplasma mediante l’emissione di pseudopodi. Nei cheratinociti, il pigmento risulta localizzato a livello citoplasmatico, al di sopra del nucleo, giungendo, se abbondante, ad occupare tutta la cellula ad eccezione della porzione citoplasmatica infranucleare.
Si può inoltre reperire melanina anche in sede intercellulare, a livello dello strato basale, e in sede intracellulare a livello degli strati sovrastanti. Procedendo verso gli starti più superficiali dell’epidermide, i granuli di melanina si disgregano fino ad apparire in forma pulverulenta a livello dello strato corneo. Eventi simili a questi possono verificarsi anche nel derma quando vi si trovino localizzati melanociti; in tal caso il pigmento, anziché ai cheratinociti, viene trasferito ai macrofagi (melanofori).
I melanociti sono anche intimamente associati con le cellule della porzione di bulbo pilifero posta immediatamente al di sopra della matrice; in questa sede essi liberano melanina che viene assunta dalle cellule del pelo.
Il grado di pigmentazione melanica di qualsiasi regione corporea dipende dal numero di melanociti presenti e dalla loro attività individuale. Normalmente, regioni quali la superficie del pene, il viso, gli arti, il tronco, l’addome e gli orifizi di passaggio tra cute e mucose presentano un maggior numero di melanociti che varia da 800 a 2000 per mm3. Nelle razze scure, i melanociti sono presenti in numero uguale rispetto a quelle con cute chiara; in tali casi, quindi, la differenza di colore dipende soltanto dal tasso di sintesi della melanina e dai fattori che ne regolano il passaggio ai cheratinociti. In ogni individuo, quest’ultima funzione è controllata, localmente, dall’incidenza delle radiazioni ultraviolette che attivano l’enzima tirosinasi e, sistemicamente, dall’ormone stimolante i melanociti (MSH) secreto dalla parte intermedia dell’ipofisi.
L’importanza della melanina nella cute risiede nel fatto che essa protegge gli strati profondi dell’epidermide in attiva proliferazione nei confronti del danno cromosomico esercitato dalle radiazioni ultraviolette. Infatti, i raggi ultravioletti provocano rotture delle catene nucleotidiche del DNA. Errori che si verificano durante il meccanismo di riparazione del DNA possono innescare meccanismi di trasformazione, con la conseguente insorgenza di neoplasie.
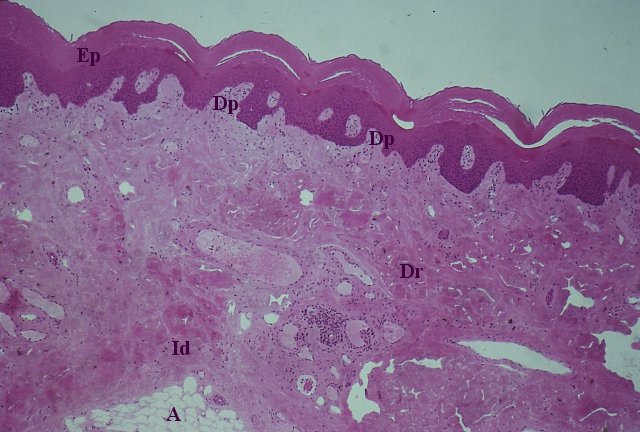
Pelle umana (colorazione ematossilina-eosina). La cute o pelle costituisce una robusta membrana che riveste la superficie del corpo. Si continua con la tonaca mucosa a livello degli orifizi naturali.
Vi si riconoscono tre strati: l’epidermide (Ep) (deriva dall’ectoderma) è costituita da epitelio pavimentoso stratificato corneificato; il derma (deriva dal mesoderma) è di natura connettivale e può avere spessore variabile. Lo strato più superficiale, cioè quello a diretto contatto con l’epidermide, presenta delle sporgenze ed è detto derma papillare (Dp). Più profondamente c’è lo strato reticolare (Dr) dove si reperiscono formazioni pilifere e ghiandolari che dall’epidermide si spingono fino all’ipoderma. L’ipoderma (Id) (deriva dal mesoderma) è in continuità con la parte profonda del derma e costituisce un piano di svincolo dalla fascia comune. Se presenta grosse quantità di grasso costituisce il pannicolo adiposo (A) sottocutaneo.
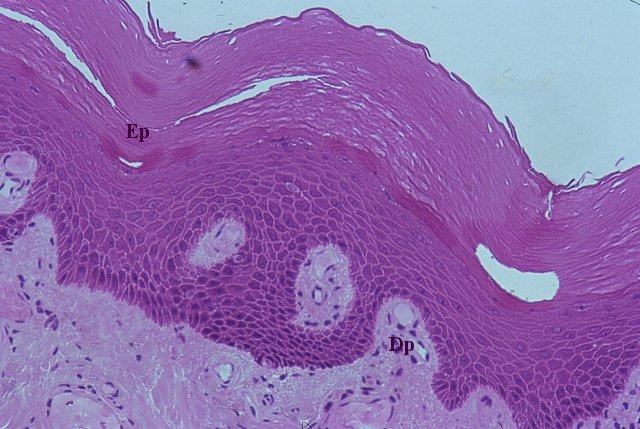
Particolare dell’immagine precedente visto a maggiore ingrandimento (colorazione ematossilina-eosina). Nell’epidermide (Ep) è possibile riconoscere diversi strati cellulari che dalla profondità alla superficie sono:
I). lo strato basale e lo strato spinoso che assieme danno lo strato germinativo (o strato reticolare del Malpighi). Questo ha una funzione proliferativa con la quale compensa la perdita cellulare superficiale dovuta alla desquamazione dell’epidermide. Lo strato basale è costituito da una sola fila di cellule isoprismatiche o batiprismatiche: si tratta di cheratinociti intercalati da melanociti. Lo strato spinoso è dato da più file di cheratinociti intercalati con rare cellule dendritiche. II). Lo strato granuloso è dato da poche file di cheratinociti appiattiti, Lo strato lucido, non sempre visibile, è costituito da varie file di cheratinociti intensamente acidofili. III). Lo strato corneo, infine, è dato da varie file di laminette cellulari appiattite e stratificate: le lamelle cornee che rappresentano il residuo dei cheratinociti degli strati più profondi. Vi si riconoscono 2 strati: uno più profondo detto compatto ed uno più superficiale sede di desquamazione detto disgiunto. L’epidermide poggia sul derma papillare (Dp).
Fonte: Istituto di anatomia umana normale università degli studi di Bologna
Articolo creato il 16 luglio 2011.
Ultimo aggiornamento: vedi sotto il titolo.